Por Dr. Dorian Domingues | CRMMG 22323
Na mesma onda de doenças previamente controladas (dengue, febre amarela e cia) outro fantasma volta a nos assustar: o sarampo. Muita gente nunca viu, não conhece e só ouviu falar, mas a galera de mais de uns trinta e poucos anos sabe que e doença é grave, muito grave e matava muita gente (quem viveu, viu!) até a década de 1990, quando foi supostamente “erradicada”. Entretanto…
Um dos nossos problemas é que somos o país do futuro, mas as doenças são do passado e, assim sendo, não sabem disso. No Brasil, até o passado é incerto. Como o vírus não foi informado, continuou por aí, ignorante e miserável (ah, essa é a vida que eu quis!) até ser redescoberto e virar moda novamente. Old fashion!
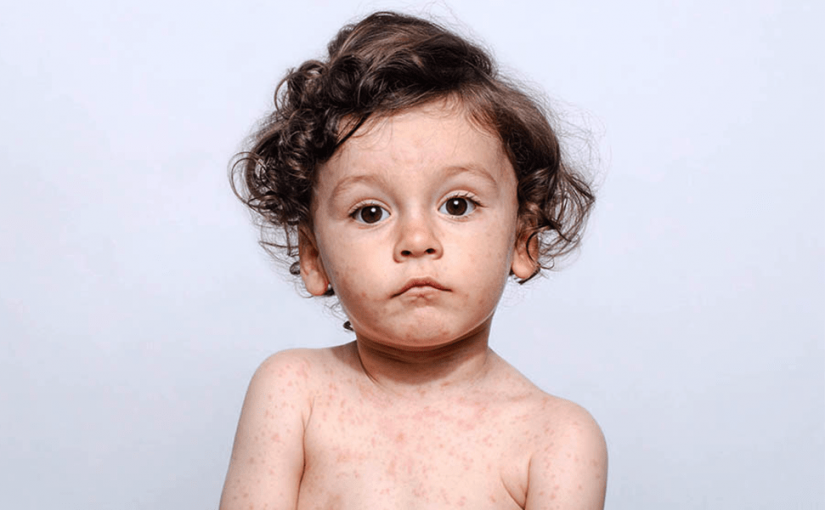
O sarampo é uma doença viral grave, extremamente contagiosa – só perde para a (oficialmente extinta) varíola – e extremamente debilitante, que acomete muito severamente o estado nutricional e pode levar à morte por si só ou em função das complicações da doença (pneumonias, encefalite, diarreia incontrolável).
A desnutrição aguda provocada pelo sarampo se traduz em um algoritmo prático para a geração de médicos que, como eu, vivenciaram a endemia: os bem-nutridos sobrevivem (a duras penas). Os mal-nutridos, morrem. Auschwitz biológico.
Como a dengue, a doença tem um período de sintomas gerais e (febre, prostração, tosse intensa e muuuuito catarro, inclusive com a característica conjuntivite) para só depois mostrar a sua verdadeira face: o exantema (vermelhidão e manchas no corpo). E é nessa fase que a mortalidade é maior.
Diferentemente da dengue e cia, o sarampo não depende de mosquitinhos, e o inimigo vem de onde menos se espera: aquele filho lindo dos amigos, o colega que foi ao exterior, aqueles que dizem orgulhosos que nunca tomaram vacinas ou até da turma do “eu acho que já tive”.
A única forma de se prevenir contra a doença é a vacina. Infelizmente, a cobertura vacinal em nosso país vem caindo, e atualmente é insuficiente para o controle de uma (possível) epidemia.
É importante que se tomem 02 doses de vacina após 01 ano de vida para a imunização ser eficaz. Confira o cartão do seu filho!
Ainda: adultos tem uma probabilidade muito grande de não estarem imunizados, porque antigamente a vacinação era ainda mais irregular, e serão um dos alvos da campanha vacinal. Fique atento!
E, por fim: TODAS as crianças entre 06 meses e 01 ano de idade devem comparecer urgentemente às unidades básicas de saúde para receberem a vacina isolada contra o sarampo, a chamada “dose zero”. Essa faixa etária (que não é vacinada em condições normais) é de altíssimo risco e é o foco PRINCIPAL da campanha de vacinação!
Em caso de dúvidas, contate o seu pediatra ou infectologista. Se precisar, estamos aqui: a IMUNOVIDA tem todas as vacinas, para todas as idades!
O passado ooops, o sarampo vem aí. Quem viveu, viu. Quem se vacinar, não verá!